ISI縱向研究定義問題
1. T1數據的挑選(基線篩選策略)
核心問題:T1 EEG 是「失眠的結果」還是「失眠的預測因子」?
本研究的目標是以 T1 的 EEG 特徵預測 T2 的睡眠狀態(是否發展為失眠)。 因此,T1 的 EEG 必須是在尚未受失眠影響的狀態下所測量的「基線腦波」,其訊號才具有預測意義。
若在 T1 同時納入已有失眠症狀的個案,會產生以下問題:
假設某人在 T1 時 ISI 已 ≥ 9(輕度以上失眠),其 EEG 在 T1 便可能已呈現失眠相關的腦波異常(如 Beta 功率偏高、慢波減少)。 此時我們觀察到的 EEG 差異,無法判斷其方向性:
- 解釋 A(混淆):EEG 異常是既有失眠的神經生理反映(失眠 → EEG 變化)
- 解釋 B(預測):EEG 異常是未來失眠的前驅訊號(EEG 變化 → 失眠)
兩種解釋在橫斷面資料中無法區分,使 EEG 的預測效度存疑。
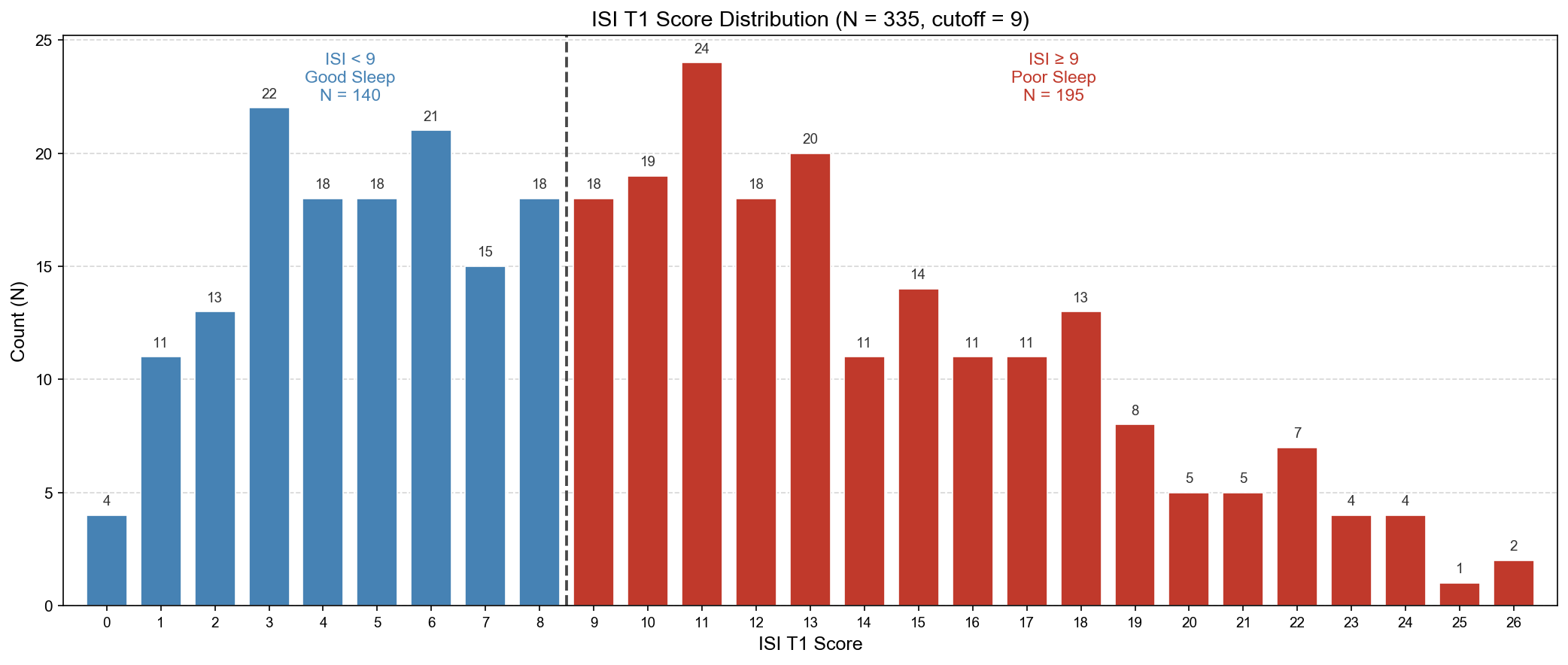
因此採用「僅納入 T1 睡眠良好者(ISI < 9)」的策略:
| 策略 | 說明 |
|---|---|
| 只納入 T1 睡眠良好者 | 確保 T1 EEG 是在無失眠干擾下的真實基線;若 T2 發展為失眠,則 EEG 差異更可能是預測因子而非結果 |
| 納入 T1 已有失眠者 | 樣本較多,但 EEG 訊號已受現有失眠狀態污染,預測解釋力降低 |
代價與取捨:
- 篩選後樣本數減少(T1 < 9 且有 T2 者約 115 人,Group 1 約 12–20 人)
- 但研究問題的內在效度得以保障:腦波訊號在前、失眠發生在後,時序關係明確
文獻對照(此策略是否有先例?)
Hamilton et al. (2024) 採用完全相同的邏輯:以「T1 ISI < 8」作為基線無失眠的篩選條件,再觀察 T2 是否惡化。這說明「先篩基線良好、再看後續是否變差」是一種有文獻支持的規則式分群設計,方向性問題在研究設計上有內在保障。
待與老師討論:
- 此篩選邏輯是否符合研究設計的核心假設?
- 樣本數偏小(Group 1 約 12 人)的統計限制如何處理?(例如非參數檢定、效果量報告)
2. 「睡眠變差」定義的邏輯——AND 還是 OR?
背景:Hamilton et al. 採用 OR 邏輯(超過門檻值 或 增幅夠大,任一即可),本研究目前採用 AND 邏輯(兩條件同時滿足)。
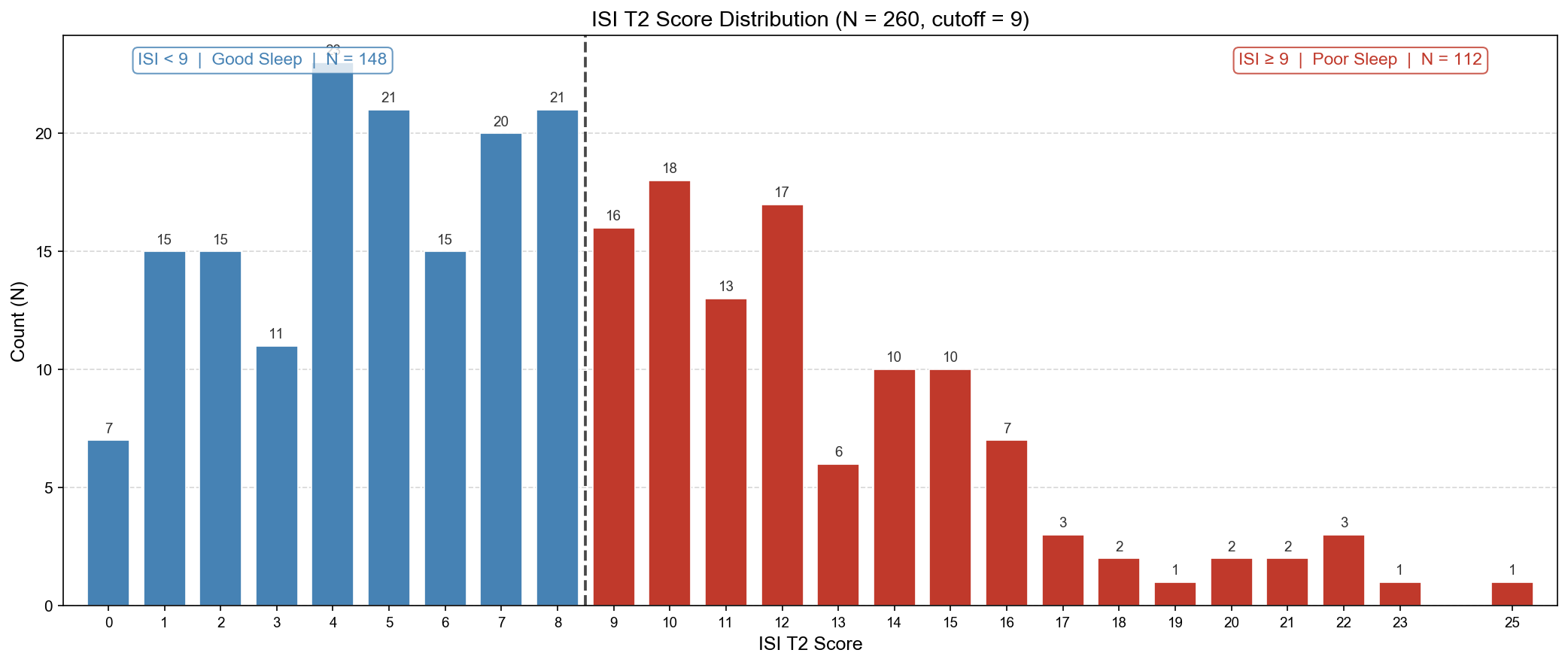
以 T2 作為結果時間點(T1 < 9 且有 T2,共 115 人,Group 0 = 97)
| 定義方式 | 條件 | Group 1 | 灰色排除 |
|---|---|---|---|
| 文獻 OR(Hamilton) | T2 ≥ 9 或 T2−T1 ≥ 6 | 20 | 0 |
| 只看絕對值 | T2 ≥ 9 | 18 | 0 |
| 目前主分析(AND) | T2 ≥ 9 且 T2−T1 ≥ 3 | 12 | 6 |
| 嚴格版(AND+文獻標準) | T2 ≥ 9 且 T2−T1 ≥ 6 | 6 | 12 |
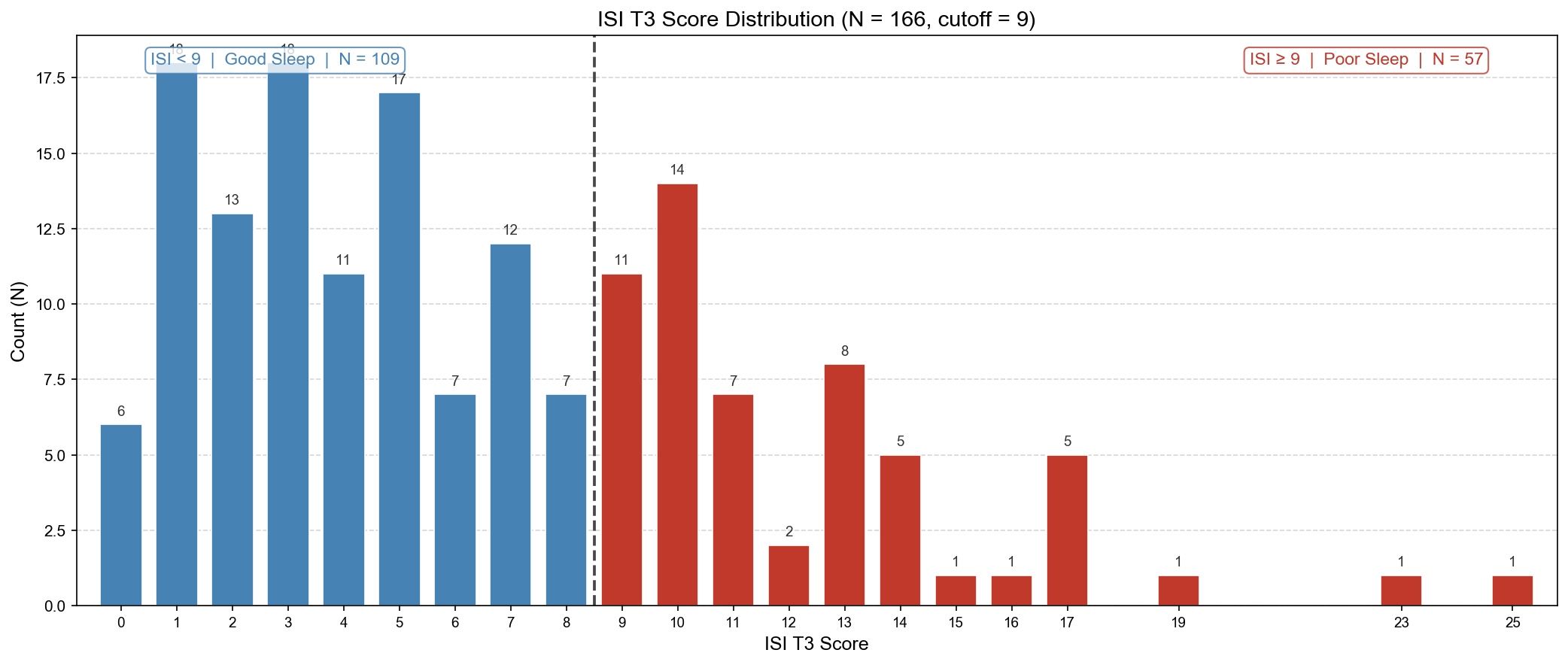
以 T3 作為結果時間點(T1 < 9 且有 T3,共 85 人,Group 0 = 71)
| 定義方式 | 條件 | Group 1 | 灰色排除 |
|---|---|---|---|
| 文獻 OR(Hamilton) | T3 ≥ 9 或 T3−T1 ≥ 6 | 14 | 0 |
| 只看絕對值 | T3 ≥ 9 | 14 | 0 |
| 目前主分析(AND) | T3 ≥ 9 且 T3−T1 ≥ 3 | 10 | 4 |
| 嚴格版(AND+文獻標準) | T3 ≥ 9 且 T3−T1 ≥ 6 | 6 | 8 |
文獻對照:各研究採用的邏輯
| 研究 | 基線條件 | 後續惡化判定 | 邏輯 |
|---|---|---|---|
| Hamilton 2024 | ISI < 8 | T2 ≥ 8 或 T2−T1 ≥ 6 | OR |
| Vedaa 2020 | ISI ≥ 12(納入條件) | 降幅 ≥ 8(反應);ISI < 8(緩解) | 規則式 |
| 本研究(目前) | ISI < 9 | T2 ≥ 9 且 T2−T1 ≥ 3 | AND |
- 文獻中尚未見到與本研究相同的 AND 邏輯,Hamilton 是最接近的先例但採 OR
- OR 邏輯的優點:不遺漏任何符合至少一項條件的個案,Group 1 人數較多(20 人),審查者較容易接受
- AND 邏輯的優點:更嚴格,確保個案同時跨越絕對門檻且有實質增幅,避免只是「剛好跨線」的噪音個案
待與老師討論:
- AND 邏輯會讓邊界個案(T1=7–8,T2/T3=9–10,增加僅 1–2 分)排除在外,這些人要排除不分析,還是歸入某組?
- 文獻採用 OR 邏輯,若改用 OR,T2 版 Group 1 增至 20 人,是否更合適?
3. 臨床變化量門檻——3 分還是 6 分?
文獻使用的臨床意義變化量標準:
| 研究 | 使用門檻 | 來源說明 |
|---|---|---|
| Hamilton 2024 | ΔISI ≥ 6 | 引用既有文獻為「clinically meaningful change」 |
| Vedaa 2020 | ΔISI ≥ 8(治療反應);ISI < 8(緩解) | 引用 Morin 2011 |
| Morin 2011 | 臨床意義變化約 6–8 分(根據效果量估計) | ISI 效度研究的核心依據 |
| Bastien 2001 | 未明確定義變化量標準 | ISI 原始驗證研究 |
| 本研究目前 | ΔISI ≥ 3 | 無直接文獻依據 |
- 現有文獻普遍以 ≥ 6 分作為最低臨床意義變化標準,≥ 8 分為治療反應
- 使用 3 分目前無文獻先例,審查者可能質疑
- 若採 6 分標準,Group 1(T2 版)只剩 6 人,統計力極低
兩難困境:
- 用 3 分 → Group 1 = 12 人,但缺乏文獻支撐
- 用 6 分 → 有文獻支撐,但 Group 1 = 6 人,幾乎無法做有效的統計比較
待與老師討論:
- 3 分的門檻如何向審查者說明?(例如以探索性研究定位、報告效果量而非顯著性?)
- 是否考慮改採 OR 邏輯(T2 ≥ 9 或 T2−T1 ≥ 6),讓 Group 1 達到 20 人,同時保留文獻支持的 6 分標準?
4. ISI cut-off 8 vs 9——族群適用性
問題:目前採用 ISI < 9 作為「睡眠良好」基線門檻,但文獻中不同族群使用的 cut-off 不同:
| cut-off | 適用族群 | 代表文獻 |
|---|---|---|
| ISI < 8(即 ≥ 8 為失眠) | 成人 | Hamilton 2024、Pan 2025 |
| ISI ≥ 9 | 青少年 | Rong 2024、Bauducco 2022、Arnison 2022(引用 Morin 建議) |
| ISI > 10 | TBI / 一般成人病例篩選 | Wickwire 2022、McGee 2025 |
- 9 是青少年的建議 cut-off(Morin 等人對青少年族群的建議)
- 成人研究普遍使用 ISI ≥ 8 作為次臨床失眠起點
- 本研究的樣本族群為一般成人,理論上應採 ISI < 8,使用 9 需要額外說明理由
若改用 ISI < 8 作為基線條件(對照計算):
| 時間點 | 基線 T1 < 8 且有該次資料 | Group 0 | Group 1(OR 邏輯) |
|---|---|---|---|
| T2 | 約 108 人 | 約 90 人 | 約 18 人 |
| T3 | 約 79 人 | 約 67 人 | 約 12 人 |
與 T1 < 9 相比,T1 < 8 的樣本數略減,Group 1 人數相當,但定義更符合成人文獻標準。
待與老師討論:
- 我們的樣本族群適用哪個 cut-off?(8 或 9)
- 若採 8,定義與 Hamilton 完全一致,文獻一致性更高